Atpazīsti HAE! Tūska, kas var maksāt dzīvību
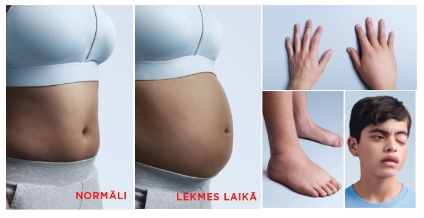
HAE jeb hereditārā angioedēma ir dzīvībai bīstama slimība, kas izpaužas kā tūska bez acīm redzama iemesla un var jebkurā brīdī skart ādu, gremošanas traktu un elpceļus. Ja piepampst balsene, cilvēks var nosmakt. Tāpēc ir tik svarīgi šo reto slimību atpazīt, nejaukt to ar alerģiju un lēkmes brīdī saņemt atbilstošu palīdzību. Kā atpazīt šo reto slimību, pie kādiem speciālistiem vērsties, iespējams uzzināt angioedema.lv un hae.lv. HAE ir zemādas tūska, kas var izveidoties gandrīz jebkurā cilvēka ķermeņa daļā – uz rokām, kājām, sejas, kakla. Negaidot var pietūkt vaigs, deguns, lūpas, mutes dobums, arī zarnas. Visbīstamāk, ja tūska skar rīkli, mēli un balseni.
“Cilvēki ik pa laikam piedzīvo tūskas, it īpaši, ja ir alerģija, taču jāatceras, ka HAE gadījumā tā nav alerģiska tūska. Tā nav saistīta arī ar onkoloģisku saslimšanu, autoimūnu vai limfoproliferatīvu slimību. HAE gadījumā aknas neizstrādā komplementa sistēmas C1q inhibitoru, kas sarežģīta procesa rezultātā kontrolē asinsvadu caurlaidību. Kad šā komponenta trūkst, cilvēkam nekontrolēti attīstās lēkme, kas izpaužas kā zemādas tūska,” skaidro imunoloģe, asociēta profesore Nataļja Kurjāne.
Kad cilvēks pirmo reizi piedzīvo šādu lēkmi, pirmā doma – tā ir alerģija, un tālāk tiek meklēts loģisks izskaidrojums. Piemēram, sievietei pietūkst lūpas, un loģisks izskaidrojums būtu – tā ir alerģija pret pārtiku vai varbūt pret lūpukrāsu. Dažreiz ir nejaušas sakritības: cilvēks ir apmeklējis zobārstu, pēc tam viņam ir uzpampis vaigs, kas var vedināt uz secinājumiem par reakciju uz anestēziju. Taču šādos gadījumos, lietojot zāles pret alerģiju, pampums nenoiet, jo tā nav alerģija, bet gan HAE lēkme.
“Laimīgi HAE pacienti var būt tie, kas piedzīvojuši šādu – dzīvību neapdraudošu – epizodi tikai reizi mūžā. Piepampa roka vai plecs, pēc tam pārgāja, taču cēlonis tā arī netika noskaidrots. HAE tūskai ir sava attīstības gaita – tā pāriet divu triju dienu laikā.
Taču tūska diemžēl var atkārtoties un katru reizi citā vietā. Tūska attīstās ļoti strauji, un, ja tā skar rīkli un netiek injicētas atbilstošas zāles, tad no neliela diskomforta mutē līdz dzīvību apdraudošai pilnīgai elpceļu obstrukcijai var būt pavisam īss brīdis,” brīdina Nataļja Kurjāne. “No prakses zinu par pacientiem, kuri pret tūsku izturējās vieglprātīgi un bija skeptiski noskaņoti pret profilaktisko terapiju, līdz piedzīvoja balsenes tūsku.
Piemēram, pacientam ik pa laikam sapampst roka. Tūska uzrodas un pēc tam atkal pāriet. Ar to var sadzīvot. Taču, kad ir balsenes tūska, iestājas dzīvību apdraudošs stāvoklis, elpot kļūst arvien grūtāk, un vienīgā cerība ir uz neatliekamo medicīnisko palīdzību. Parastā neatliekamās palīdzības ārstu rīcība ir injicēt antihistamīnu un kortikosteroīdu, jo klīniski hereditārās angioedēmas tūska neatšķiras no parastas tūskas, taču hereditārā angioedēma nereaģē uz šo terapiju. Ir bijuši gadījumi, kad pacients izdzīvo vienīgi tāpēc, ka tūska vairs neprogresē.”
Kas ir riska grupā?
Diemžēl HAE nav tādas īpašas riska grupas. Iedzimto gēnu mutāciju klīniskās izpausmes var parādīties cilvēka dzīves laikā dažādā vecumā – 30, 40, 50 un 60 gados. Ceturtā daļa cilvēku, kas ar šo slimību saslimst, nav to pārmantojuši un par tās esamību uzzina vienīgi tad, kad viņiem pirmo reizi bez acīm redzama iemesla rodas tūska. Taču īpaša uzmanība jāpievērš tiem, kam ģimenē jau bijuši līdzīgi gadījumi, jo slimība var būt pārmantota. Šobrīd Latvijā ir apzināti 11 HAE slimnieki, bet speciālisti lēš, ka viņu skaits varētu būt vairāki desmiti, jo slimība ir reta un ne katrs ārsts, kura redzeslokā nonāk šāds gadījums, aizdomājas, ka tas varētu būt saistīts ar hereditāro angioedēmu.
“Lai slimību atklātu, ir vajadzīga precīza, padziļināta izmeklēšana, – tikai tad var konstatēt, ka ir šī slimība un ka pacientam nepieciešami specifiski medikamenti. Šīm zālēm vienmēr jābūt līdzi, jo nekad nevar zināt, kad lēkme atkārtosies un kuru ķermeņa daļu tā skars. Ja slimība ir konstatēta, valsts šīs zāles apmaksā,” stāsta Nataļja Kurjāne. Ko darīt tiem, kas tagad šo izlasa un kam rodas aizdomas, ka viņiem kas tāds varētu būt? “Galvenais – doties pie alergologa vai imunologa, kas noteiks veikt nepieciešamās analīzes. Pārbaudīties noteikti būtu vēlams tiem, kas ir piedzīvojuši tūsku bez alerģijas un nātrenes,” uzsver Nataļja Kurjāne.
Katrs, kuram konstatē diagnozi HAE, saņem speciālu kartīti, kura vienmēr jānēsā līdzi. “Ir bijuši gadījumi, kad pacienti dodas ārzemju ceļojumā un tur sākas lēkme. Zāles ir paņemtas, taču līdzi nav dokumenta, kas apstiprinātu diagnozi. Šādos gadījumos ārsts var atteikt zāļu ievadīšanu un pacients var palikt bez palīdzības.
Interesanti, ka pat tad, ja tūska nav dzīvībai bīstama, tā var būt ļoti grūti panesama. Ir pacienti, kas gremošanas orgānu tūskas radītās sāpes salīdzina ar dzemdību sāpēm. Diemžēl hereditārās angioedēmas izraisītās sāpes nav iespējams noņemt ar pretsāpju preparātiem. Pasaules praksē zināmi gadījumi, kad, pamatojoties uz sāpēm, cilvēkiem veiktas nevajadzīgas operācijas. Piemēram, tiek operēts apendicīts, kura patiesībā nav.
Svarīgi atzīmēt, ka agrāk bija pieejamas tikai intravenozi ievadāmas zāles. Problēmas radās, kad zāļu injicēšana bija nepieciešama akūti, jo tad, lai saņemtu palīdzību, bija jāsauc ātrā palīdzība.
Šobrīd pieejamas vēl vienas valsts apmaksātas specifiskas zāles, kas vairs nav jāinjicē intravenozi, – tās ir ievadāmas zem ādas, un katrs pats to var iemācīties izdarīt. Šis preparāts gan iedarbojas lēnāk, taču pacienti var braukt uz mežu sēnēs un ogās, var doties pārgājienos, laivu braucienos, jo nav vairs tik atkarīgi no iespējas izsaukt neatliekamās palīdzības dienestu, ko pacienti atzīmē kā ļoti būtisku ieguvumu.”
Ko nozīmē dzīvot ar HAE
“Cilvēkam pasliktinās dzīves kvalitāte, jo viņš nepārtraukti dzīvo bailēs par to, kad varētu būt nākamā lēkme. Manā praksē ir pacienti, kuriem agrāk bija biežas lēkmes, bet pēdējos gados to nav bijis vispār. Taču tas, ka pacients lēkmes ilgstoši nav piedzīvojis, nemazina viņa satraukumu par to iespējamību nākotnē, jo lēkme var notikt jebkurā brīdī.
Mēs neviens šobrīd skaidri nezinām iemeslus, kāpēc pēkšņi veidojas zemādas tūska. Lēkme var sākties ne no kā. Piemēram, pacients sēž, skatās televīziju un jūt, ka pēkšņi sāk kņudēt mēle. Pieejot pie spoguļa, redz, ka mēle sāk strauji piepampt. Šī ir viena no situācijām, kad dzīvība ir apdraudēta un viss atkarīgs no tā, vai ir iespēja ātri saņemt neatliekamo medicīnisko palīdzību.
Provocējošie faktori var būt visdažādākie: stress, jebkura vīrusa infekcija, zobārstnieciskas manipulācijas. Piemēram, sievietēm nereti lēkme notiek mēnešreižu laikā.
Ir arī konkrēti medikamenti, kuri var provocēt šo nekontrolēto tūsku, un mūsu pacienti par tiem ir brīdināti. Bet atkal jau – brīdināt varam cilvēku tikai tad, kad ir diagnoze. Kamēr tās nav, cilvēks nav pasargāts,” stāsta imunoloģe Nataļja Kurjāne.
“Manu pacientu vidū ir jauna sieviete, kura lēkmju dēļ bija spiesta aiziet no darba apkalpojošā sfērā. Mums ir grūti iedomāties, kā tas ir: runāt ar cilvēku un just, ka sāk piepampt vaigs, un zināt, ka pēc desmit, piecpadsmit minūtēm situācija var kļūt nokontrolējama. Specifiskās zāles viņai ir vienmēr līdzi, bet tās ir jāinjicē intravenozi. Tātad – jāsauc ātrā palīdzība, un klients paliek neapkalpots. Kā izskaidrot priekšniecībai, ka lēkmes nav iespējams prognozēt?
Mēs neviens nespējam iztēloties to izmisumu un bailes, ko izjūt šie cilvēki, jo neviens nevar paredzēt ne laiku, kad lēkme notiks, ne arī konkrētās lēkmes smagumu.”
Vai iespējama profilakse?
Sāksim jau ar to, ka ceļš līdz diagnozei nav vienkāršs, jo arī pašiem mediķiem trūkst zināšanu par HAE. “Tas tiešām ir laimīgs gadījums, ja pirmā lēkme cilvēkam bijusi iepriekšējā gada novembrī un šogad aprīlī jau noteikta diagnoze. Bet ir citi stāsti, kā, piemēram, pacients, kas pirmo neizskaidrojamo zemādas tūsku piedzīvojis 16 gadu vecumā un diagnozi uzzina tikai 50 gados. Līdz diagnozes noteikšanai katru reizi, kad parādījās tūska, notikusi intensīva izmeklēšana, katru reizi viņš ticis ievietots intensīvajā palātā, taču īstais cēlonis tā arī nav ticis atrasts,” stāsta imunoloģe.
“Kādreiz var būt arī tā, ka slimības pārklājas, – pirmajā reizē bija alerģija, cilvēks saņēma antihistamīnu vai kortikosteroīdu terapiju, un viņam kļuva labāk. Tikai otrā vai trešā epizode norādīja uz HAE. Nereti arī ģenētiskās analīzes, kas nepieciešamas pilnvērtīgākai izmeklēšanai, nav simt procentu drošas. Dažreiz analīzes ir izmainītas kādas citas slimības dēļ, un cilvēku jāturpina izmeklēt. Varbūt viņam ir autoimūna slimība vai onkoloģiska saslimšana, bet to tiešām var noteikt, tikai veicot rūpīgu, mērķtiecīgu izmeklēšanu,” stāsta Nataļja Kurjāne.
Tie pacienti, kam ir noteikta diagnoze – HAE –, lēkmju kupēšanai saņem valsts kompensētus medikamentus. Tos ievada brīdī, kad sākas lēkme, un burtiski jau pēc mirkļa simptomi pāriet. Zāles profilaksei, lai HAE lēkmes novērstu, valsts diemžēl neapmaksā, un tās ir dārgas. “Tās būtu nepieciešamas tikai tiem, kam lēkmes ir bieži. Piemēram, pacientiem, kuriem tūska ir katru otro nedēļu. Viņiem būtu ļoti nepieciešama profilaktiskā terapija. Šādas zāles varētu palīdzēt šiem pacientiem mazināt satraukumu un bailes. Viņi varētu dzīvot normālu, pašsaprotamu dzīvi tāpat kā visi, nebaidoties, ka tūska var sākties visnepiemērotākā brīdī,” atzīst imunoloģe Nataļja Kurjāne.
Kur meklēt papildu informāciju par HAE?
Šobrīd latviešu valodā ir pieejami divi izsmeļoši informācijas avoti hereditārās angioedēmas pacientiem, tuviniekiem un speciālistiem: www.angioedema.lv un www.hae.lv.
Kategorijas
- Afiša
- Sporta pasākums
- Izstāde
- Koncerts
- Balle
- Teātris
- Pasākums
- Baznīcā
- Meistarklase
- Kino
- Izlaidums
- Jauniešiem
- Senioriem
- Bibliotēkā
- Bērniem
- Tirdziņš
- Laikraksta arhīvs
- Foto un video
- Palīdzēsim ķepaiņiem!
- Mēs pamanījām!
- Citas ziņas
- Atbildam lasītājiem
- Reklāmraksti
- Veselība
- Kultūra un izklaide
- Dzīvespriekam
- Konkursi
- Horoskopi
- Sports
- Cope un medības
- Vietējās ziņas
- Kriminālziņas
- VĒLĒŠANAS 2017
- SAEIMAS vēlēšanas
- Pašvaldību vēlēšanas
- Vārds deputāta kandidātam!
- Latvijas ziņas
- Noderīgi
- Interesanti
- Eiropas Savienībā
- Laika ziņas
- Skolēnu, jauniešu aktivitātes
- Statiskas lapas
- Ceļojumi
- Ēdamprieki
- Projekti
- Projekts "Riska bērni"
- Projekts "Saimnieko gudri"
- Projekts "Kam ticēt?"
- Projekts "Medijs vai mediju izstrādājums?"
- Projekts "Paver plašāk logu no senatnes"
- Projekts "Mediju kritika"
- Projekts "10 gadi Gulbenes novadā - vai veiksmes stāsts?"
- Projekts "Rūpēsimies par vidi!"
- Projekts "Mediju projekts"
- Projekts "Vide"
